Po raz pierwszy w historii lekarze podali lek ratujący życie płodowi jeszcze przed narodzinami, skutecznie zapobiegając rozwojowi rdzeniowego zaniku mięśni (SMA). Wyniki tej pionierskiej terapii, przeprowadzonej w St. Jude Children’s Research Hospital, właśnie opublikowano w The New England Journal of Medicine i wskazują, że podejście to może stać się nowym standardem leczenia tej wyniszczającej choroby genetycznej.
Czytaj też: Przełomowa terapia genowa przywraca wzrok niewidomym dzieciom
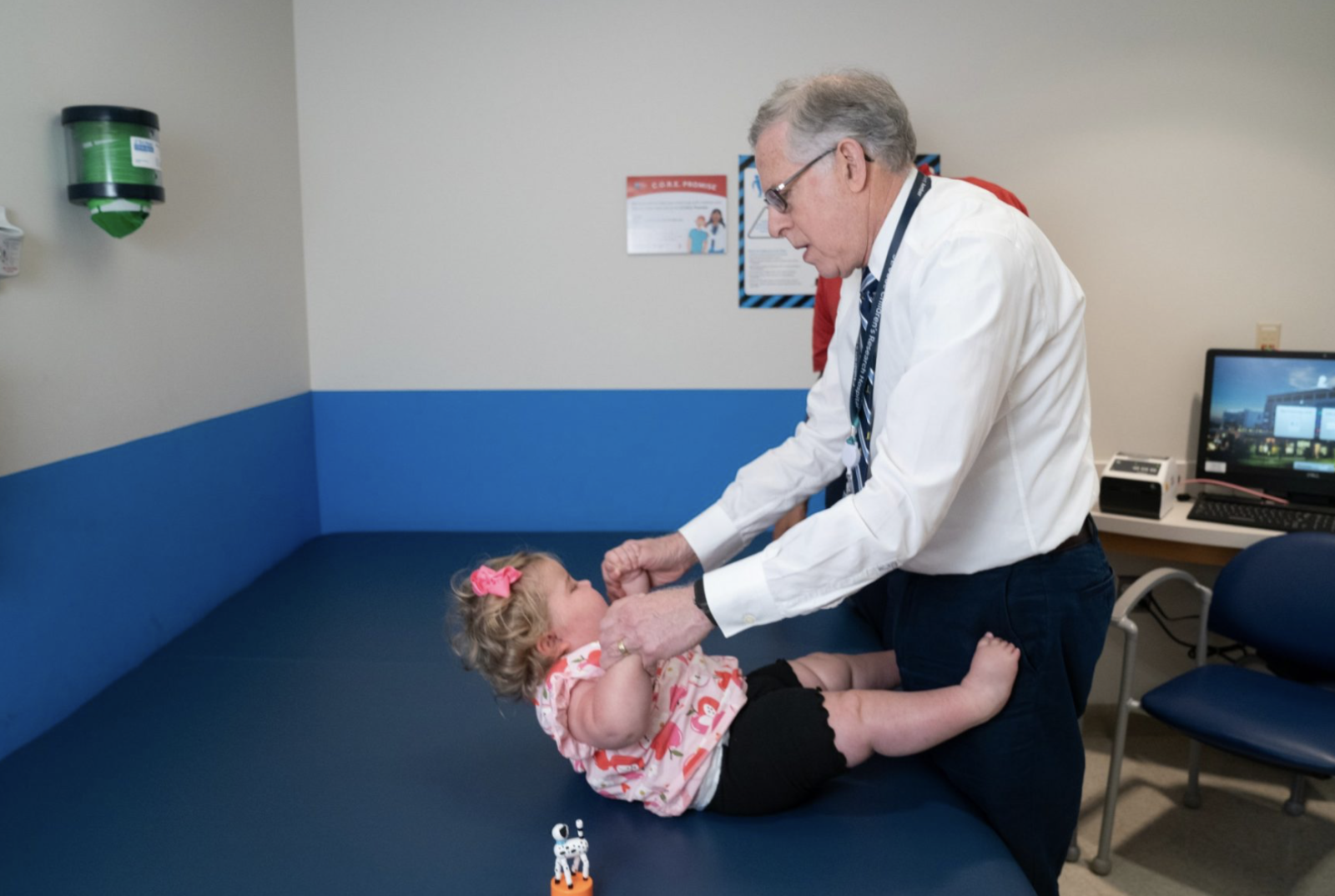
Dziecko, u którego zastosowano terapię prenatalną, obecnie ma dwa i pół roku i nie wykazuje żadnych objawów SMA. To odkrycie może zmienić sposób, w jaki leczy się choroby neurodegeneracyjne, otwierając drzwi do szerszego stosowania terapii prenatalnych.
Diagnoza SMA to wyścig z czasem
SMA to choroba genetyczna, która dotyka około 1 na 11 000 noworodków w Stanach Zjednoczonych. Jest spowodowana brakiem białka SMN, niezbędnego do prawidłowego funkcjonowania neuronów ruchowych. Najcięższa postać choroby, SMA typu 1 (SMA-1), prowadzi do stopniowego zaniku mięśni, niewydolności oddechowej i śmierci, jeśli nie zostanie szybko podjęte leczenie.
Czytaj też: Nowa terapia SMA. Neurostymulacja budzi uśpione neurony i daje nadzieję pacjentom
Badania wykazują, że kluczowy moment dla terapii SMA przypada na trzeci trymestr ciąży i pierwsze trzy miesiące życia. Im wcześniej rozpocznie się leczenie, tym większe są szanse na zahamowanie degeneracji neuronów i uniknięcie poważnych uszkodzeń mięśni.
Rodzice dziecka, u którego zastosowano terapię prenatalną, byli nosicielami mutacji SMA i wcześniej doświadczyli straty – ich pierwsze dziecko zmarło na SMA w wieku 16 miesięcy, zanim dostępne były nowoczesne terapie. Gdy badania prenatalne wykazały, że ich kolejne dziecko również odziedziczyło genetyczne predyspozycje do SMA-1, postanowili działać.
Dzięki zgodzie Amerykańskiej Agencji Żywności i Leków (FDA), lekarze z St. Jude Children’s Research Hospital opracowali eksperymentalny protokół leczenia, w ramach którego matka otrzymywała codziennie doustny lek risdiplam przez ostatnie sześć tygodni ciąży. Lek, który normalnie stosuje się u niemowląt powyżej drugiego miesiąca życia, został w tym przypadku podany jeszcze przed narodzinami.
Risdiplam działa poprzez zwiększenie produkcji białka SMN, którego niedobór prowadzi do stopniowej utraty zdolności ruchowych i niewydolności oddechowej u dzieci z SMA. Badania kliniczne wykazały, że dzieci leczone risdiplamem przed ukończeniem sześciu tygodni życia często osiągają kluczowe kamienie milowe w rozwoju, takie jak zdolność do samodzielnego siedzenia, stania i chodzenia.
Pionierska terapia prenatalna otwiera nowe możliwości, ponieważ pozwala na rozpoczęcie leczenia jeszcze zanim choroba wyrządzi nieodwracalne szkody w organizmie dziecka. Jak podkreśla dr Richard Finkel, neurolog dziecięcy i główny autor badania:
Naszymi głównymi celami były wykonalność, bezpieczeństwo i tolerancja leczenia, dlatego cieszymy się, że zarówno dziecko, jak i jego rodzina mają się dobrze. Wyniki sugerują, że warto kontynuować badania nad prenatalną terapią SMA.
Po narodzinach lekarze zdiagnozowali u dziecka trzy nieprawidłowości rozwojowe: niewielką wadę serca (ubytek przegrody międzykomorowej, który samoczynnie się zamknął), hipoplazję nerwu wzrokowego oraz asymetrię pnia mózgu. Te wady rozwojowe uznano za wynik czynników genetycznych i okresu przed ekspozycją na lek, a nie efekt samego risdiplamu. Najważniejszym odkryciem jest jednak brak jakichkolwiek oznak SMA u dziecka. Lekarze podkreślają, że jego rozwój motoryczny jest zgodny z normą, a jego układ oddechowy funkcjonuje prawidłowo.
Obecnie dziecko podlega regularnej kontroli w St. Jude Children’s Research Hospital i wciąż nie wykazuje symptomów choroby.
Co dalej?
Choć przypadek ten jest pierwszym tego typu i wymaga dalszych badań, daje nadzieję na przyszłość. Leczenie prenatalne mogłoby nie tylko poprawić rokowania dzieci z SMA, ale również wpłynąć na podejście do innych chorób neurodegeneracyjnych o wczesnym początku. Jednym z kluczowych wniosków jest to, że SMA można wykryć jeszcze przed narodzinami za pomocą badań genetycznych, co otwiera drzwi do wcześniejszych interwencji terapeutycznych.
Czytaj też: Rzadki rak wątroby w odwrocie? Ta terapia daje nadzieję młodym pacjentom
Lekarze i naukowcy podkreślają jednak, że pojedynczy przypadek nie wystarczy do zmiany standardów leczenia. Konieczne są dalsze badania kliniczne, które potwierdzą bezpieczeństwo i skuteczność terapii prenatalnej w większej grupie pacjentów.
St. Jude Children’s Research Hospital we współpracy z firmą farmaceutyczną Roche oraz organizacją American Lebanese Syrian Associated Charities (ALSAC) planuje rozszerzenie badań w ramach Pediatric Translational Neuroscience Initiative. Kolejnym krokiem mogą być większe badania kliniczne, które określą optymalny sposób i moment podania risdiplamu w okresie prenatalnym.
