Tradycyjne metody farmakoterapii przypominają strzelanie z armaty do muchy – lek rozprzestrzenia się po całym organizmie, wpływając na tkanki i narządy, które nie są celem terapii. To właśnie te “efekty uboczne” stanowią dziś jedną z największych bolączek medycyny. Zespół prof. Raaga Airana z Uniwersytetu Stanforda postanowił rozwiązać ten problem przy użyciu precyzyjnych nanocząsteczek aktywowanych ultradźwiękami.
Czytaj też: Nowa droga do wnętrza komórki. Leki, które miały być za duże, wracają do łask
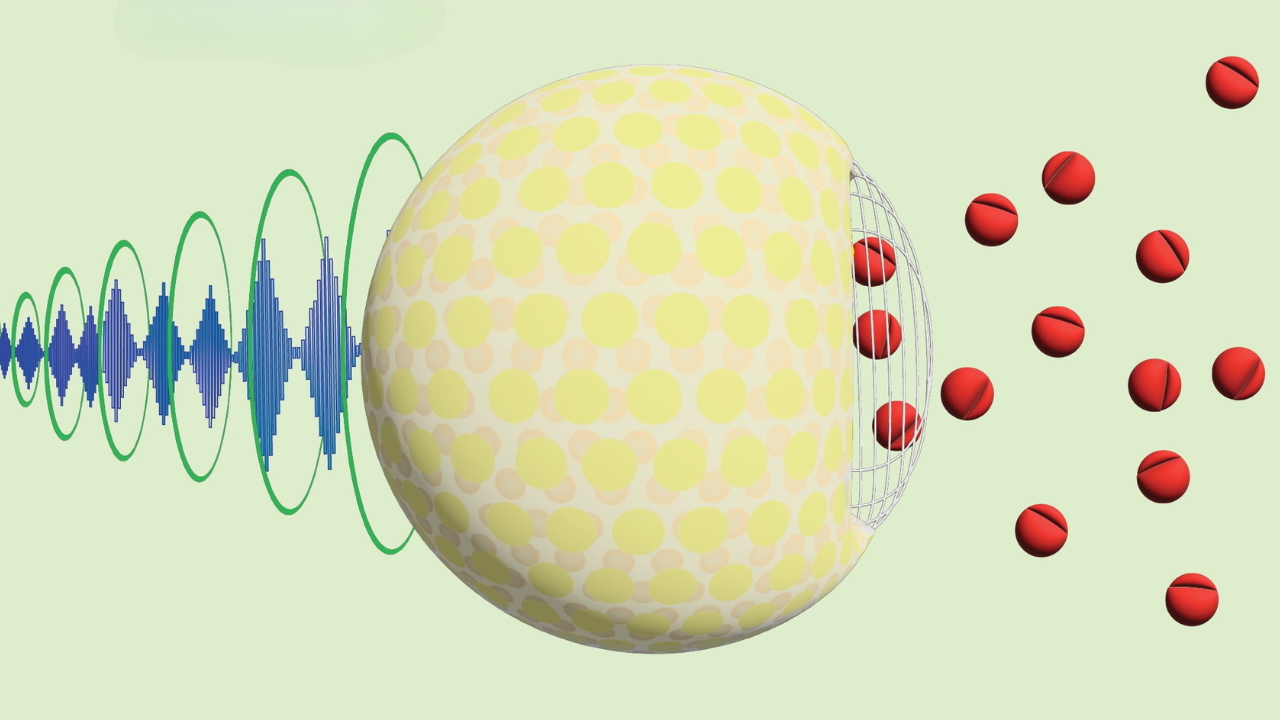
W opublikowanej właśnie pracy w czasopiśmie Nature Nanotechnology opisano, jak można wykorzystać falę ultradźwiękową do aktywacji specjalnie zaprojektowanych nośników leku dokładnie w miejscu docelowym – z dokładnością do kilku milimetrów. Dzięki temu możemy maksymalizować skuteczność terapii i jednocześnie minimalizować działania niepożądane.
Precyzyjne leki bez skutków ubocznych
Kluczowym elementem systemu okazał się roztwór cukru – dokładnie 5-procentowa sacharoza – który zapewnił nanocząsteczkom odpowiednią stabilność w temperaturze ciała. W poprzednich próbach kapsułki uwalniały lek zbyt wcześnie, tracąc kontrolę nad miejscem działania. Dzięki nowemu materiałowi i odpowiedniemu dopasowaniu tzw. impedancji akustycznej, ultradźwięki mogą teraz oddziaływać wyłącznie na kapsułki zawierające lek, bez zakłócania działania tkanek otaczających.
Czytaj też: Lek przeciwbólowy, który może zakończyć erę opioidów. Spektakularne wyniki badań
To właśnie różnica w sposobie, w jaki dźwięk przechodzi przez różne materiały, pozwoliła stworzyć system, który działa jak celowany wyzwalacz molekularny. Fala dźwiękowa o niskiej intensywności – dostarczona za pomocą specjalnego przetwornika – “otwiera” kapsułki tylko tam, gdzie została skierowana.
System został przetestowany na szczurach z wykorzystaniem dwóch leków: ketaminy – silnego środka przeciwdepresyjnego o działaniu psychotropowym – oraz ropiwakainy, środka znieczulającego. W pierwszym eksperymencie naukowcy wstrzyknęli ketaminę zamkniętą w nanocząsteczkach do organizmu szczura, a następnie aktywowali ją za pomocą ultradźwięków skierowanych w określony region mózgu.
Rezultaty były spektakularne – stężenie leku w stymulowanym obszarze było trzykrotnie wyższe niż w reszcie mózgu. W dodatku, przy precyzyjnym celowaniu w korę przedczołową, udało się skutecznie obniżyć poziom lęku u zwierząt, co sugeruje, że podobna strategia może znaleźć zastosowanie w leczeniu depresji u ludzi – i to bez typowych dla ketaminy efektów dysocjacyjnych.
W drugim eksperymencie skupiono się na nerwie kulszowym – jednym z najdłuższych i najbardziej wrażliwych nerwów w ciele. Po podaniu ropiwakainy w innej, niebolesnej części ciała, a następnie aktywacji ultradźwiękami w okolicy nerwu, udało się skutecznie zablokować ból tylko w jednej nodze szczura – bez potrzeby podawania znieczulenia bezpośrednio w bolesnym miejscu.
Choć system dopiero wchodzi w fazę badań klinicznych, jego potencjalne zastosowania są ogromne. Trwają już przygotowania do pierwszego badania z udziałem ludzi, w którym ketamina ma być podawana z myślą o precyzyjnym wpływie na emocjonalne aspekty przewlekłego bólu. Jeśli próby zakończą się sukcesem, technologia może znaleźć zastosowanie nie tylko w psychiatrii, ale również w neurologii, anestezjologii i onkologii.
Warto jednak zaznaczyć, że mimo obiecujących wyników, przed zespołem badawczym jeszcze długa droga do zatwierdzenia metody do użytku klinicznego. Uzyskanie zgód regulacyjnych, certyfikacja urządzeń i masowa produkcja nanocząsteczek to procesy, które mogą potrwać kilka lat.
Zastosowanie ultradźwięków w dostarczaniu leków nie jest pomysłem nowym. Już w 2012 r. naukowcy z MIT wykorzystywali fale akustyczne do usuwania wierzchniej warstwy skóry w celu bezbolesnego podawania leków. W 2018 r. badacze z Oksfordu testowali ciepłoczułe kapsułki, które uwalniały lek w miejscach nowotworu po naświetleniu ultradźwiękami. W 2023 r. inny zespół z MIT stworzył hydrożelowy plaster, który przesyłał impulsy dźwiękowe przez skórę.
Żadna z tych metod nie łączyła jednak jednocześnie wysokiej precyzji, stabilności i łatwości zastosowania, jakie oferuje system stworzony przez naukowców z Uniwersytetu Stanforda. Dzięki wykorzystaniu sacharozy i ulepszonych materiałów powłokowych, technologia ta ma realny potencjał wdrożenia klinicznego – i może w przyszłości stać się nowym standardem terapii miejscowych.
